اگر دچار در کمر هستید و می خواهید در مورد علل و علایم آن بیشتر آشنا شوید و یا قصد دارید تا ببینید ام ار ای برای کمردرد چقدر مفید است و علل کمر درد در ام ار ای چگونه خود را نشان می دهد توصیه می کنیم تا حتما این مقاله را تا پایان بخوانید.
در این مقاله ما ابتدا با معرفی ام ار ای شروع می کنیم و به شما علل بروز کمر درد را توضیح می دهیم. در ادامه نشان می دهیم که کمر درد در ام ار ای چگونه تشخیص داده می شود. در ادامه به بررسی شایع ترین دلیل کمر درد که فتق دیسک یا آسیب دیسک کمر و برآمدگی دیسک می باشد می پردازیم. در نهایت انواع روش های درمان کمر درد شامل روش های جراحی کمر را به شما توضیح می دهیم.
در این مقاله سعی شده تا حد امکان اصلاحات تخصصی توضیح داده شود و به زبانی ساده، مطالب بیان شود. پس با اسکن طب همراه باشید.
اسکن ام ار ای چیست؟
ام ار ای مخفف تصویربرداری تشدید مغناطیسی است. فناوری اسکن MRI در اواخر دهه 1980 به صورت تجاری در دسترس قرار گرفت و یکی از متداول ترین روش های مورد استفاده در سراسر جهان برای تشخیص ناهنجاری های بدن انسان است.
به دلیل توانایی آن برای نفوذ به اعماق زیر ساختار استخوان، رادیولوژیست ها معمولاً از آن برای تشخیص بیماری هایی مانند تومورها و سلول های سرطانی ، آسیب های استخوانی و نخاعی و … استفاده می کنند.
آیا ام ار ای می تواند به کمردرد کمک کند؟
بله MRI میتواند مفید باشد، اغلب میتوانید علل بالقوه کمردرد و آسیبهای ستون فقرات را با MRI تشخیص دهید.
اگر هر یک از علایم زیر را دارید ممکن است نیاز به اسکن MRI ستون فقرات داشته باشید:
- درد یا سوزش در ستون فقرات یا پایین کمر
- بی حسی یا سوزن سوزن شدن در دست یا پا
- ضعف در هر قسمت از بدن شما
- عدم هماهنگی عضلات
با این حال، هر کمردردی به یک اندازه درمان نمی شود یا اینکه هر کمر دردی به دلیل یک بیماری پزشکی ایجاد می شود. اسکن ام ار ای می تواند اطلاعات بسیار مفیدی از منشا درد به پزشک ارائه دهد.
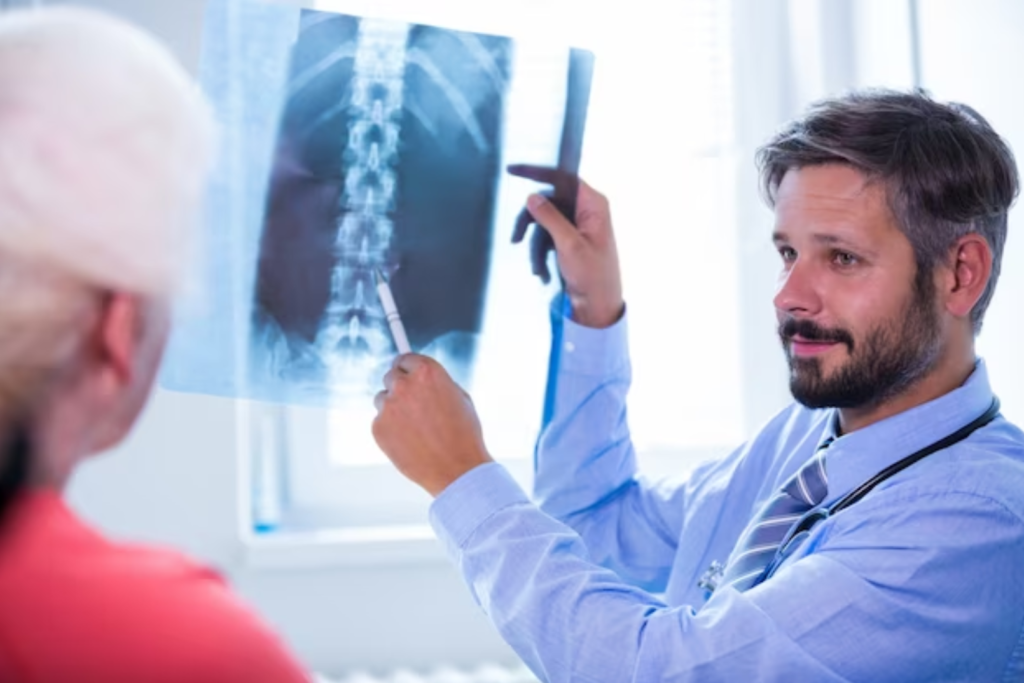
تعیین منشا و علت کمردرد با ام ار ای
در بیشتر موارد، بیمارانی که کمردرد دارند، عضلات، رباط ها یا تاندون هایی که ستون فقرات آن ها را حمایت می کنند، آسیب دیده اند. اگر درد در قسمت پایین کمر متمرکز باشد، ممکن است مشکلی در ستون فقرات کمری داشته باشید. درد در قسمت فوقانی پشت یا گردن اغلب می تواند ناشی از وضعیت ستون فقرات گردن باشد. آسیب های کمر معمولاً به دلیل وضعیت نامناسب، یک شغل سخت، ژنتیک، سابقه پزشکی، سلامت جسمانی ضعیف، ورزش نکردن یا ترکیبی از این عوامل ایجاد می شود.
بسته به محل دقیق و شدت کمردرد، پزشک ممکن است در ابتدا دارو، فیزیوتراپی یا تغییر نحوه نشستن، حرکت یا بلند کردن وسایل را قبل از ارجاع شما برای انجام ام ار ای توصیه کند.
اگر روشهای مرسوم و تغییرات سبک زندگی برای کاهش علائم یا کمک به درمان منبع درد شما کافی نیست، میتوان از اسکن MRI برای شناسایی منبع کمردرد استفاده کرد.
MRI یا تصویربرداری تشدید مغناطیسی یک فناوری پیشرفته است که به جای اشعه ایکس از میدان مغناطیسی و امواج رادیویی برای تولید تصاویر با کیفیت بالا استفاده می کند. اسکن های ام ار ای برای کمردرد، تصاویری از بافت نرم، از جمله دیسک هایی که مهره ها، نخاع، ماهیچه ها و بافت همبند اطراف ستون فقرات را جدا می کنند، و اعصابی که در داخل و خارج از ستون فقرات حرکت می کنند، می گیرد.
فواید ام ار ای برای کمردرد
اگر پزشک شما ام آر آی را تجویز کند، نتایج اسکن ام ار ای می تواند به روشن شدن دلیل کمردرد شما کمک کند. اسکن MRI می تواند طیف وسیعی از شرایط دردناک ستون فقرات و کمر را نشان دهد، از جمله:
- بیماری های دژنراتیو: بیماری های مزمن از جمله ام اس را می توان با MRI تشخیص داد.
- فتق دیسک: بیحسی، درد یا ناراحتی هنگام حرکت میتواند ناشی از فتق یا فشرده شدن دیسک باشد، زمانی که دیسکهای نرمی که مهرهها را تحت فشار قرار میدهند ضعیف شده و پاره میشوند.
- ناهماهنگی ستون فقرات: زمانی که عضلات نگهدارنده ستون فقرات ضعیف می شوند، ستون فقرات می تواند از هم ترازی خارج شود. هنگامی که موقعیت مهره ها تغییر می کند، بر روی اعصاب و ساختارهای ضعیف ستون فقرات فشار وارد می شود و درد به دنبال آن ایجاد می شود.
- سیاتیک: دردی که به پایین کمر از طریق باسن، ساق پا و پا وارد می شود، می تواند ناشی از فشار روی عصب سیاتیک باشد.
- شکستگی ستون فقرات: شکستگی ستون فقرات که معمولاً پس از یک آسیب تروماتیک یا تصادف تشخیص داده می شود، می تواند بر اساس نوع آسیب به ستون فقرات طبقه بندی شود: فروپاشی مهره ها (فشرده شدن)، مهره های جدا شده یا مهره های خمیده (چرخش).
- تنگی کانال نخاعی: هنگامی که کانال نخاعی به دلیل تنگی نخاع باریک می شود، علائم شامل درد، بی حسی یا ضعف در قسمت آسیب دیده کمر و اندام های مرتبط است.
- تومورها یا آبسه ها: MRI می تواند مناطقی از ستون فقرات را نشان دهد که فشرده شده اند و می تواند به پزشکان کمک کند اندازه و شدت تومور را ارزیابی کنند.
سایر روش های تصویربرداری را می توان در کنار اسکن ام ارآی برای کمک به تعیین منبع کمردرد استفاده کرد. پزشکان همچنین از سایر مطالعات تصویربرداری از جمله سی تی اسکن و اشعه ایکس برای تشخیص بیماری های کمر و ستون فقرات استفاده می کنند. شناسایی منبع کمردرد شما اولین قدم در تعیین بهترین مسیر درمانی است.
علاوه بر این، اسکن MRI بسیار دقیق و حساس است. ام ار ای جزئیات دقیق بافت های عمیق بدن از جمله دیسک ها، استخوان ها و اعصاب ستون فقرات را نشان می دهند.
حال که به طور کامل در مورد روش تصویربرداری ام ار ای برای کمردرد صحبت شد، قصد داریم تا به سراغ شایع ترین علت کمر درد یعنی فتق دیسک یه به اصطلاح دیسک کمر برویم.
ام ار ای برای دیسک کمر (فتق دیسک)
اسکن ام ار ای برای دیسک کمر یک روش مفید است که برای تعیین محل و وضعیت دقیق مشکل استفاده می شود. به بیمارانی که از تجربه علائم مربوط به فتق دیسک شکایت دارند، اغلب توصیه می شود ابتدا اسکن MRI انجام دهند.
اسکن MRI بهترین آزمایش غیرتهاجمی موجود برای یافتن فتق و برآمدگی دیسک و پارگی حلقوی است. از آنجایی که وضوح فضایی آناتومی ستون فقرات را می توان با اسکن ام ار ای تا دقت 0.5 میلی متر تعریف کرد، پزشکان می توانند فتق دیسک های ستون فقرات را با دقت بیش از 95 درصد شناسایی کنند.
از طرف دیگر، سی تی اسکن از اشعه ایکس مضر استفاده می کند و به دلیل عواملی که باعث کاهش دید تغییرات ساختاری بافت نرم با فتق دیسک می شود، دقت بسیار کمتری دارد. سی تی اسکن برای بررسی وضعیت ستون فقرات و مشکلات استخوانی که در شکستگی های ستون فقرات دیده می شود، بهترین راه حل است.
اما اسکن های ام آر آی نمایش بسیار دقیقی از دیسک های ستون فقرات و مشکلات موجود در داخل و اطراف دیسک ها مانند التهاب و دژنراسیون ارائه می دهند. می توان گفت، ام ار ای استاندارد طلایی در پزشکی برای ارزیابی آسیب دیسک در نظر گرفته می شود.
ام ار ای فتق دیسک چیست و چه زمانی ممکن است به آن نیاز داشته باشید؟
اسکن MRI اغلب برای تشخیص و نظارت بر فتق دیسک استفاده می شود. یکی از رایجترین روشهایی که از آنها استفاده میشود، شناسایی محل فتق دیسک (های) ستون فقرات و میزان فشردگی عصب است. اگر نتایج MRI نشان دهنده فتق دیسک باشد، ممکن است پزشک آزمایشهای اضافی را برای ارزیابی بهتر بیماری توصیه کند. MRI برای تشخیص فتق دیسک و برآمدگی دیسک در گردن و پشت مفید است.
پس از اینکه پزشک دستور MRI شما را داد، تصویر اسکن MRI ایجاد شده، آناتومی را با تمایز بین بافتهای دارای آب زیاد (مانند مایع مغزی نخاعی یا دیسکها) و بافتهایی با آب کم (مانند پوست، استخوان، غضروف و ریشههای عصبی) به تصویر میکشد. پس از تهیه این تصویر، پزشک شما آن را برای یافتن هر گونه ناهنجاری بررسی می کند تا وضعیت شما را تشخیص دهد.
اسکن های ام آر آی به ویژه برای تشخیص آسیب های دیسک مانند فتق دیسک کمر، برآمدگی دیسک، پارگی حلقوی که باعث ناراحتی کمر یا حتی فشار دادن عصب می شود، بسیار دقیق هستند.
نحوه تفسیر عکس ام ار ای دیسک کمر
تفسیر عکس ام ار ای دیسک کمر به عوامل مختلفی بستگی دارد. چالش اصلی در این حالت، این است که “اختلال” که در اسکن MRI ظاهر می شود، همیشه منشاء کمردرد نیست.
برای خواندن دقیق اسکن ام آر آی کمر برای فتق دیسک، بیماران باید درک اولیه از ساختار آناتومیکی ستون فقرات کمری داشته باشند. 5 جزء مهره در قسمت پایین کمر وجود دارد و آنها توسط دو نوع مفاصل شامل صفحه (facet) و دیسک از هم جدا می شوند. در بیشتر موارد، این دیسکها در معرض حرکت مداوم قرار میگیرند و باعث ساییدگی و پارگی میشوند.
هنگامی که لایه بیرونی دیسک پاره می شود که پارگی حلقوی نامیده می شود، ژله هسته داخلی آن به داخل کانال نخاعی فشرده می شود و فتق ایجاد می کند. این فتق اغلب به عنوان یک نقطه متضاد در اسکن MRI نشان داده می شود.
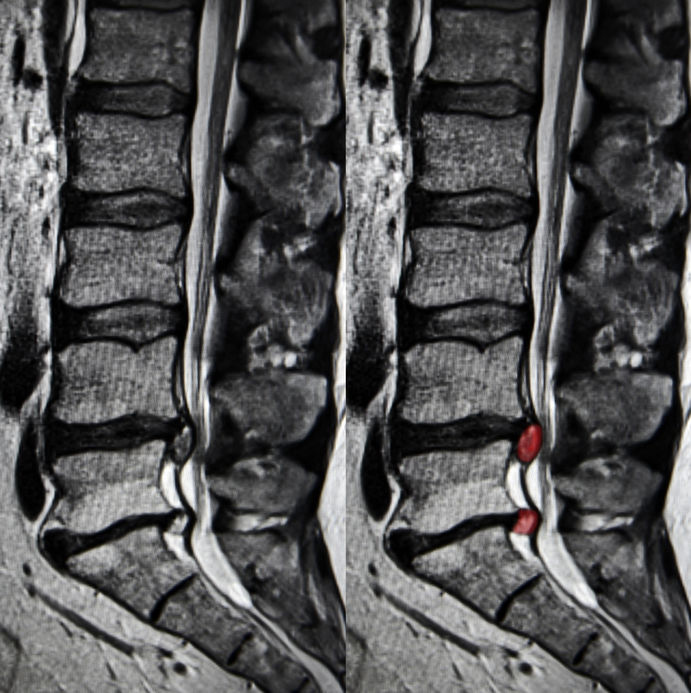
به عنوان یک قاعده کلی، نتایج اسکن MRI با علائم فیزیولوژیکی نشان داده شده و تجربه شده توسط بیمار تفسیر می شود. فتق دیسک به خودی خود ممکن است هیچ علامتی در بیمار ایجاد نکند، بنابراین افراد زیادی هستند که با شرایط ناشناخته کمر زندگی می کنند. با این حال، زمانی که فتق دیسک برآمده یا بیرون زده می شود، می تواند شروع به ایجاد دردهای شدید کند.
کمردرد معمولاً زمانی اتفاق میافتد که فتق دیسک در امتداد پارگی حلقوی خلفی ملتهب میشود و باعث میشود سیگنالهای درد از طریق عصب سینو-مهرهای واقع در امتداد حاشیه حلقوی فیبروزوس منتقل شوند. از آنجایی که رشته های عصبی در امتداد دیواره خلفی آنولوس فیبروزوس فیبرهای درد آوران سوماتیک (SA) هستند، سیگنالهای درد خود را به ناحیهای از مغز که در آن درد بسیار موضعی نشان داده میشود، به نام قشر حسی جسمی اولیه پخش میکنند.
علل فتق دیسک
در ستون فقرات، در مجموع 23 دیسک بین مهره ای وجود دارد. این دیسکها مفاصل بافتی هستند که با داشتن داخلی ژل مانند نرم و دیواره بیرونی محکم (آنولوس فیبروزوس) از اعضای مهرههای ستون فقرات در برابر ضربههای غیرمنتظره محافظت میکنند. دیواره بیرونی دیسک گاهی اوقات می تواند شکافی به نام پارگی حلقوی ایجاد کند که به هسته ژله مانند اجازه می دهد از طریق پارگی حلقوی فشرده شود. اگر مقدار هسته بیرون زده شده از پارگی حلقوی کم باشد به این فتق دیسک یا دیسک برآمده گفته می شود.
فتق دیسک می تواند به دلایل مختلفی رخ دهد. تروما ناشی از آسیب یا ساییدگی شایع ترین آنهاست. غضروفی که دیسک های ستون فقرات را به عضو مهره مربوطه پیوند می زند می تواند شل شده و با افزایش سن افراد خاصیت ارتجاعی خود را از دست بدهد. ضربه ناگهانی مانند تصادف یا افتادن نیز می تواند باعث فتق دیسک شود.
علائم فتق دیسک
رایج ترین راه ایجاد علائم فتق دیسک، تحریک اعصاب مجاور است. تعامل بین هسته پالپوزوس و رگ های خونی کوچک در ½ بیرونی حلقه فیبروزوس باعث پاسخ التهابی شدید در پارگی حلقوی می شود. هنگامی که التهاب در پشت دیسک، جایی که نوع خاصی از فیبر عصبی درد وجود دارد، رخ میدهد، سیگنالهای درد از طریق اعصاب حسی آوران سوماتیک (SA) به بخشهایی از مغز که مسئول محلیسازی درد هستند، میرود.
فیبرهای آوران سوماتیک (SA) در نهایت روی نورونهای درون شکنج پس مرکزی، ناحیهای از مغز که به عنوان قشر حسی جسمی اولیه شناخته میشود، سیناپس میشوند.
این ناحیه از مغز سیگنالهای درد را از سراسر بدن نشان میدهد و ویژگیهای مرتبط با آن مانند «سوزن زدن» را نشان میدهد.
شایع ترین علامت فتق دیسک، درد شدیدی است که مستقیماً روی دیسک(های) ملتهب دردناک موضعی می شود. التهاب ناشی از فتق دیسک می تواند به پوشش دورال اطراف اعصاب و نخاع گسترش یابد و باعث تحریک اعصاب و حتی سردرد شود. سردردهایی که از گردن منشأ می گیرند و به سمت بالا به سمت پشت جمجمه حرکت می کنند، سردردهای سرویکوژنیک نامیده می شوند.
هنگامی که التهاب ناشی از فتق دیسک به پوشش مجاور اطراف ریشه های عصبی گسترش می یابد، احساسات دردناک می تواند به پایین لگن (فتق دهانه رحم) یا پاها (فتق کمر یا حتی اطراف دنده ها (فتق قفسه سینه) منتقل شود. یکی از شایع ترین مناطق برای بروز علائم، علائم فتق دیسک درماتوم ریشه عصبی است.
از دست دادن حس طبیعی در بازوها، آرنج ها و شانه یک مثال این مشکل است. رادیکولوپاتی دهانه رحم کلمه پزشکی برای این بیماری است که با ناراحتی رادیکولار در این محل و ظاهر مشخص می شود. احساس گرمایی که از منبع درد به بیرون تابش می کند.
در این حالت، میوتوم که ریشه عصبی ماهیچه های بازو یا پا است، احتمالاً تحت تأثیر فتق دیسک قرار می گیرد. این مورد اغلب باعث ضعف در عضلات این ناحیه، به ویژه عضلات سه سر، شانه ها، پاها و به طور کلی بازو می شود. همچنین ممکن است حرکت دادن این قسمت های آناتومیک برای بیمار دشوار باشد.
5 روش درمان دیسک کمر
در زیر 5 مورد از بهترین درمان های جراحی موجود برای فتق دیسک را مشخص کرده ایم.
1. جراجی دیسک کمر با لیزر
درمان و ترمیم دیسک با لیزر یک روش کم تهاجمی است. در این روش، جراح از یک آندوسکوپ (لوله ای کوچک با لیزر و دوربین متصل) استفاده می کند تا با عبور از یک سوراخ کوچک طبیعی در ستون فقرات به نام سوراخ عصبی، بدون برداشتن هیچ گونه مفاصل، استخوان یا رباط های حمایت کننده، به منشاء درد کمر برسد.
این جراحی یک روش انقلابی، سرپایی و کاملا طبیعی است که ثابت کرده است کمردرد یا گردن درد ناشی از فتق دیسک را درمان می کند. این جراحی تنها با استفاده از فناوری تایید شده FDA ایمن و موثر است.
جراح از یک آندوسکوپ باریک برای تجسم دیسک آسیب دیده استفاده می کند و سپس از یک لیزر دقیق برای برداشتن تنها بافت آسیب دیده دیسک که باعث درد می شود استفاده می کند. از آنجایی که بافت آسیب دیده تنها 5 تا 10 درصد از کل بافت دیسک را تشکیل می دهد، لیزر دقیق بر استخوان و بافت های اطراف اثر نمی گذارد و دیسک سالم را حفظ می کند.
برآمدگی دیسک، سیاتیک، تنگی کانال نخاعی، اعصاب تحت فشار، فتق دیسک و سایر اختلالاتی که باعث درد مزمن و قابل توجه می شوند، همگی می توانند با لیزر دیسک ترمیم شوند. با این درمان نیازی به بستری شدن در بیمارستان، مسکن های قوی نیست. با این حال این روش بسیار محدود و گرانقیمت است و دسترسی به آن همه جا میسر نیست.
2. جراحی فیوژن ستون فقرات / آرترودز ستون فقرات
در این روش، جراح به طور دائم دو یا چند مهره را در طول هر عمل فیوژن ستون فقرات به هم متصل می کند. این مهرهها با هم ترکیب میشوند و یک استخوان محکم و بلند را تشکیل میدهند، اما در این حالت برخی حرکت های طبیعی برای همیشه از بین میرود. این روش جراحی برای تکرار فرآیند ترمیم طبیعی استخوان های شکسته ابداع یافته است.
گرافت های استخوانی را می توان از لگن بیمار در حین جراحی، از استخوان جسد یا زودتر از موعد ایجاد کرد. معمولاً پیوند استخوان همراه با ایمپلنت های فلزی برای همجوشی مورد نیاز است.
هنگامی که جراح فیوژن ستون فقرات را انجام می دهد، دیسک را به طور کامل برمی دارد و پیوند استخوانی را بین مهره های آسیب دیده می گذارد و سپس مهره ها را به هم می چسباند تا یک واحد جامد و سخت تشکیل دهد. این واحد جامد حرکت مهرههای دردناک را محدود میکند، اما توانایی حرکت بیمار را نیز کاهش میدهد.
انواع مختلفی از این جراحی نخاعی وجود دارد، از جمله:
- دیسککتومی و فیوژن قدامی دهانه رحم (ACDF)
- رفع فشار و فیوژن خلفی گردن رحم (PCDF)
- فیوژن بینتنی کمری ترانسفورامینال (TLIF)
- Extreme Lateral Interbody Fusion (XLIF)
- فیوژن میانی کمری قدامی (ALIF)
3. جراحی دیسککتومی
در روش جراحی دیسککتومی قسمت بیرونی دیسک آسیب دیده برداشته شده و فشار ریشه عصبی کاهش می یابد. این روش، کمردرد یا گردن درد را درمان نمی کند، بلکه فقط درد پا یا بازو را درمان می کند. جراح این کار را با جراحی از پشت بیمار و ایجاد سوراخ هایی در استخوان ها و رباط های ستون فقرات انجام می دهد تا به فتق برسد.
جراح بافت های اطراف مهره را با ابزارهای مختلف برش می دهد و استخوان، رباط و در نهایت تنها بخشی از فتق دیسک را برمی دارد. در این روش جراحان در مورد اینکه چه مقدار از فتق را میتوانند بردارند و چقدر میتوانند ببینند محدود هستند و از آنجایی که دیدن تمام فتق در دیسککتومی غیرممکن است، در نهایت مقدار بسیار کمی از فتق را از بین میبرند.
دیسککتومی به معنای “بریدن دیسک” است و پزشکان می توانند یک یا چند دیسک را در یک درمان خارج کنند. مهره های مختلف به عنوان “سطوح” نامیده می شوند. روش “باز” برای اجرای دیسککتومی استفاده می شود.
در جراحی دیسککتومی به دلیل ابزارهای مورد استفاده برای برش و عمل و همچنین دید ضعیف، احتمال عفونت و آسیب عصبی به ریشه های عصبی اطراف بسیار زیاد است. این روش یک تکنیک مسبتا قدیمیتر است و از فناوریهای پیشرفتهتر مانند آندوسکوپ یا میکروسرجری استفاده نمیکند.
4. جراحی میکرودیسککتومی
روش میکرودیسککتومی بسیار شبیه به جراحی دیسککتومی است. با این حال در حین این عمل، از یک میکروسکوپ و یک برش پوستی 2-3 اینچی استفاده می کند. میکرودیسککتومی یک روش جراحی است که مواد دیسکی را که به بیرون زدگی دارند برداشته و در نتیجه فشار وارده به ریشه های عصبی مجاور را می کاهد.
جراح در طول درمان یک برش 2-3 اینچی در پشت بیمار بالای ناحیه دیسک پاره شده ایجاد می کند. سپس جراح استخوان و رباطها را از ستون فقرات خارج میکند تا پس از بریدن عضله از ستون فقرات، به فتق دسترسی پیدا کند. این روش به طور معمول برای کسانی که سیاتیک دارند، یک اختلال ناشی از فشرده سازی اعصاب نخاعی، استفاده می شود.
هنگامی که بیماران دچار ضعف یا بی حسی پا می شوند که ناشی از فتق دیسک است که به عصب نخاعی فشار وارد می کند، این روش تهاجمی اغلب توسط جراحان توصیه می شود.
5. دیسک مصنوعی
بیمارانی که فیزیوتراپی و داروهای ضد درد را امتحان کرده اند، اما هنوز درد بی امان دست یا پا دارند، اغلب کاندیدای تعویض دیسک مصنوعی هستند. جراح کل دیسک آسیب دیده را برمی دارد و آن را با یک ایمپلنت فلزی یا پلاستیکی طراحی شده برای بیمار در طی جراحی دیسک مصنوعی جایگزین می کند.
دیسک آسیب دیده یا تخریب شده برداشته می شود و با یک دیسک مصنوعی که مشابه دیسک طبیعی عمل می کند جایگزین می شود. جراحان با جابجایی اندام های ظریف در شکم یا گردن بیمار به ستون فقرات دسترسی پیدا می کنند. به دلیل مشکلات جدی که در حین جراحی قدامی (از طریق شکم) برای مشکلات دیسک کمر گزارش شده است، این یکی از سخت ترین و خطرناک ترین روش ها برای جراحی ستون فقرات محسوب می شود که باعث می شود بسیاری از جراحان و بیماران از آن اجتناب کنند.
بیماران باید در بیشتر موارد قبل از اینکه به خانه برگردند، پس از تعویض دیسک مصنوعی به مدت 2 تا 3 روز در بیمارستان بمانند. معمولاً در عرض 24 ساعت پس از جراحی، بیماران قادرند تا راه بروند. در مقایسه با فیوژن، هدف از بین بردن درد اما حفظ حرکت در دیسک عمل شده است.
دیسک کمر بدون جراحی چقدر طول می کشد تا خوب شود؟
در بسیاری از موارد، فتق دیسک می تواند به طور طبیعی بهبود یابد. این موارد ظرف چند روز یا حداکثر 4 هفته بهبود می یابند. تقریباً 90 درصد موارد فتق دیسک خفیف هستند و نیازی به جراحی ندارند. در چنین مواردی، درمانهای متوسطی مانند استراحت مناسب برای چند روز و تغییر سبک زندگی موقت برای چند هفته برای کاهش علائم فتق دیسک کافی است.
بیماران اغلب شاهد ناپدید شدن کامل علائم در عرض چند هفته یا حتی چند روز خواهند بود. اگر درد یا علائم ناشی از فتق یا برآمدگی دیسک بیش از 4 هفته طول بکشد، بیمار باید حتما به پزشک مراجعه نماید.
فتق دیسک که ریشه عصبی را فشار می دهد ممکن است گاهی با انواع تمرینات بدنی کاهش یابد. این تمرینات بسیار ساده هستند و می توانند توسط هر فردی انجام شوند.
گرفتن نوبت ام ار ای برای کمر
در این مقاله سعی شد تا به صورت کاملا ساده و جامع به بررسی مسائلی از جمله ام ار ای برای کمردرد، نحوه تفسیر ام ار ای کمر، روش های تشخیص دیسک کمر و فتق دیسک و روش های جراحی دیسک کمر بپردازیم.
اگر شما هم از کمر درد رنج می برید و پزشک شما برای فهمین علت کمر درد به شما انجام اسکن ام ار ای تجویز نموده پس نیاز دارید تا نوبت ام ار ای بگیرید. برای گرفتن نوبت ام ار ای در تهران و شهرستان های دگر در سراسر کشور می توانید از اسکن طب اقدام کنید. اسکن طب برای شما روشی ایجاد نموده تا بتوانید به راحتی برای خود و دیگران نوبت ام ار ای کمر بگیرید.









یک پاسخ
I love people who notice all sorts of details, little things and who can find something attractive and invisible for the majority in everyday things. Super!